Dor cervical e irradiada para os membros superiores, acompanhada de dormência e fraqueza muscular. Esta é uma clássica apresentação de hérnia de disco cervical.
Entendendo a coluna cervical
A coluna cervical é formada por um conjunto de 7 vértebras (C1-7), conectadas entre si por ligamentos e discos intervertebrais e envoltas por uma complexa arcada muscular. Cada segmento da coluna cervical apresenta uma diferente organização, permitindo os movimentos de flexão, extensão, rotação lateral, abdução e adução. Sua conexão com o crânio (superiormente) e com a coluna dorsal (inferiormente) é dotada de pormenores que permitem a harmonia do movimento cervical.
Entre a porção anterior e posterior de cada vértebra, existe um espaço denominado canal vertebral, local onde se situa a medula espinhal. A medula inicia seu trajeto na conexão com o cérebro e segue até a transição entre a coluna dorsal e lombar. Sua função é transmitir as informações que projetamos em nosso cérebro para os membros e para diversos segmentos corporais, através das raízes (nervos).
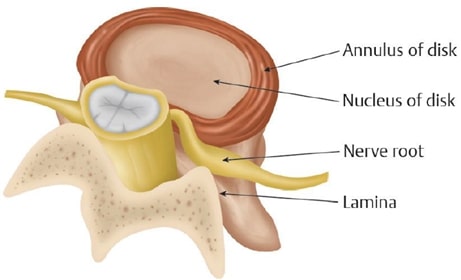
Entre cada vértebra da coluna existe o disco intervertebral, um componente fibrocartilaginoso, que se comporta como um amortecedor entre as vértebras. Ele tem a função de separar cada vértebra, permitindo que as raízes cervicais saiam da coluna em direção aos braços e a região craniana, sem compressões. Além disso, ele protege do impacto de forças que são projetadas sobre a coluna.
Formação da hérnia cervical
Quando parte do disco cervical sai da sua localização habitual, ele pode comprimir tanto as raízes que saem da coluna, quanto à medula que passa ao seu lado. Desta maneira, temos a hérnia de disco. Ela pode obliterar o forame ao qual passa a raiz, pode migrar em direção cranial ou caudal, comprimindo a raiz e também a medula.
O que a hérnia cervical pode causar
Dependendo do tamanho da hérnia, da sua localização e da sua extensão, ela pode causar lesão na raiz cervical, levando à dano neuronal leve (neuropraxia) ou mais grave (axonotmese) e promover uma síndrome radicular, que pode ou não ser reversível.
Também, a hérnia pode provocar compressão da medula, levando à lesão neuronal (mielopatia), manifestando-se com uma síndrome medular (liberação piramidal), à qual muitas vezes sua consequência é irreversível.
Os sintomas
Em um contexto de síndrome radicular, temos sintomas relacionados à raiz a qual é comprimida, manifestados por dor cervical que irradia para o braço, antebraço e mão (geralmente alguns dedos específicos), parestesias (sensação de dormência, formigamento, pontadas, fisgadas), com ou sem déficit de força nos segmentos musculares relacionados ao nervo acometido. Outros sintomas possíveis: dor em região retroauricular, occipital, cefaleia (compressão de C2), espasmos musculares, dor em trapézio (compressão C3-4), pescoço, ombro, escápula e movimentos dos braços, antebraços e mãos (compressão C5-T1).
Já quando há síndrome medular, os sintomas costumam se manifestar nos dois membros superiores, sem uma localização específica (pode comprometer todo o braço, antebraço ou mão), sendo o déficit de força (sobretudo em mãos, com dificuldade para segurar objetos, abrir e fechar) e a dormência, mais comuns que a própria dor. Em casos mais graves ou sem tratamento, os sintomas também podem estar presentes nos membros inferiores, com déficit de força e em todas as funções lombossacras (comprometendo a urina, defecação, sensibilidade genital).
As causas da hérnia cervical
A causa mais comum de hérnia cervical é a degenerativa. Com o processo degenerativo da coluna cervical, sobretudo discal, há rotura do disco cervical, extravasando seu conteúdo em direção ao forame neural (onde passa a raíz), levando à síndrome radicular ou ao forame intervertebral (onde passa a medula), levando à síndrome medular. Uma condição associada é a Mielopatia espondilótica cervical, uma doença secundária à degeneração cervical, que promove rotura discal, estreitamento do canal cervical e com isso compressão medular. A Artrite reumatoide é uma doença relativamente comum que pode promover instabilidade na coluna e com isso sofrimento do disco.
Outra causa é a traumática. Acidentes domésticos, como queda de escada e da própria altura estão entre os mais frequentes. Traumas de alto impacto (acidentes de carro, motocicleta) estão muitas vezes correlacionados com algum tipo de trauma cervical, podendo provocar, além de fraturas, as herniações.
O diagnóstico
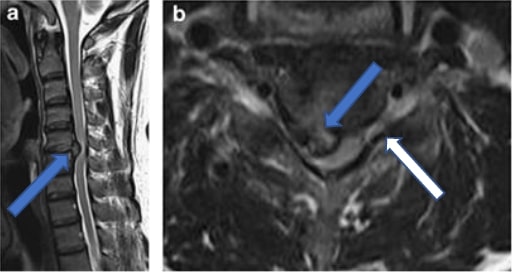
O diagnóstico é clínico, com anamnese e exame físico. Porém, confirma-se a hipótese de hérnia cervical através de alguns exames. Os mais utilizados são a ressonância magnética (a qual pode demonstrar as características da hérnia, seu posicionamento, direcionamento, sua compressão à raiz ou à medula) e a eletroneuromiografia (demonstra se há uma raiz acometida e qual o seu grau – leve, moderada, grave). A importância dos exames está além do diagnóstico, uma vez que devemos excluir outras doenças que podem simular uma hérnia, como tumores de coluna, da medula ou da raiz, sequelas de traumatismo, síndrome compressiva do túnel do carpo, lesão de plexo braquial, escoliose, cifose, dentre outras.
O tratamento
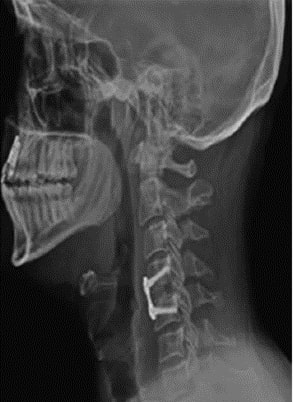
O tratamento costuma ser multifatorial, uma vez que a maioria das hérnias cervicais melhoram após um tratamento clínico com medicamentos, fisioterapia, colar cervical e infiltração anestésica. Nos casos refratários, ou nos casos com grave comprometimento, sobretudo com lesão medular, indica-se o procedimento cirúrgico.
A cirurgia pode ser realizada por acesso minimamente invasivo por via cervical anterior, na qual se realiza uma pequena incisão cervical, dissecção muscular e acesso, com microscopia, ao disco intervertebral (que está herniado), o qual é substituído por um disco artificial, fixado à coluna. Outra maneira é o acesso via cervical posterior (especialmente para casos em que há de maneira combinada outra doença que afeta o segmento posterior da coluna), no qual realizamos uma laminectomia ou laminotomia (retirada da lâmina cervical) e acessamos o disco intervertebral e o seu conteúdo adjacente.
Referências
- Carette S, Fehlings MG. Clinical practice. Cervical radiculopathy. N Engl J Med. 2005;353(4):392–399. doi: 10.1056/NEJMcp043887.
- Caridi JM, Pumberger M, Hughes AP. Cervical radiculopathy: a review. HSS J. 2011 Oct;7(3):265-72.
- Cohen SP. Epidemiology, diagnosis, and treatment of neck pain. Mayo Clin. Proc. 2015 Feb;90(2):284-99.
- Eubanks JD. Cervical radiculopathy: nonoperative management of neck pain and radicular symptoms. Am Fam Physician. 2010 Jan 01;81(1):33-40.
- Gebremariam L, Koes BW, Peul WC, Huisstede BM. Evaluation of treatment effectiveness for the herniated cervical disc: a systematic review. Spine. 2012 Jan 15;37(2):E109-18.
- Lee JH, Cheng KL, Choi YJ, Baek JH. High-resolution Imaging of Neural Anatomy and Pathology of the Neck. Korean J Radiol. 2017 Jan-Feb;18(1):180-193.
- Neck Pain: Revision 2017. Clinical Practice Guidelines Linked to the International Classification of Functioning, Disability and Health From the Orthopaedic Section of the American Physical Therapy Association. J Orthop Sports Phys Ther. 2017;47(7):A1-A83. doi:10.2519/jospt.2017.0302
- Rhee JM, Yoon T, Riew KD. Cervical radiculopathy. J Am Acad Orthop Surg. 2007 Aug;15(8):486-94.
- Sharrak S, Al Khalili Y. Cervical Disc Herniation. In: StatPearls Treasure Island (FL): StatPearls Publishing; 2020 Jan-. Disponível em: https://www.ncbi.nlm.nih.gov/books/NBK546618/
Aviso: As informações expressas são apenas de caráter informativo. São baseadas em estudos científicos e experiência clínica. Os resultados não são necessariamente presentes em todos os indivíduos. Autotratamento não é recomendado. Para a melhor escolha do tratamento, é fundamental a consulta com o especialista.




