Causa frequente de dor lombar com irradiação para os membros inferiores, a hérnia de disco lombar é uma doença degenerativa e muitas vezes incapacitante.
Entendendo a coluna lombar
A coluna lombar é formada por um conjunto de 5 vértebras (L1-5), conectadas entre si por ligamentos, discos intervertebrais e arcada muscular. Limitada superiormente pela coluna dorsal e inferiormente pelo sacro, ela é uma importante região de mobilidade. Com uma curvatura lordótica, permite fletir, estender, lateralizar e rotar a coluna lateralmente ao mesmo tempo em que suporta a maior parte da nossa carga ponderal. Por esta razão, é a região da coluna mais associada à dores.
Entre a porção anterior e posterior de cada vértebra, existe um espaço denominado canal vertebral, local onde se situa o saco dural, contendo o final da medula espinhal e as raízes lombares e sacrais. A medula espinhal inicia seu trajeto na conexão com o cérebro e segue habitualmente até o final da coluna dorsal e início da lombar – T12-L1. Sua função é transmitir as informações que projetamos em nosso cérebro para os membros e para diversos segmentos corporais, através das raízes (nervos). A região final da medula é chamada de cone medular.

Entre cada vértebra da coluna existe o disco intervertebral, um componente fibrocartilaginoso, que se comporta como um amortecedor entre as vértebras. Ele tem a função de separar cada vértebra, permitindo que as raízes saiam da coluna em direção aos membros inferiores, sacro, quadril, região perineal, sem compressões. Além disso, ele protege do impacto de forças que são projetadas sobre a coluna.
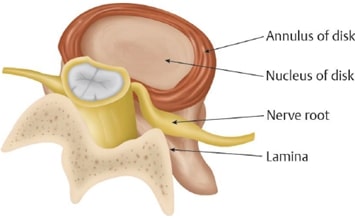
Formação da hérnia lombar
Quando parte do disco sai da sua localização habitual, ele pode comprimir tanto as raízes que saem da coluna, quanto o cone medular que passa ao seu lado. Desta maneira, temos a hérnia de disco. Ela pode ser subdividida em protrusão (a hérnia permanece em contato íntimo com a margem do disco), extrusão (a hérnia se separa da margem do disco, migrando cranialmente ou caudalmente, mas permanece próxima) ou sequestrada (há separação evidente entre o conteúdo herniado e a margem do disco). Assim, ela pode obliterar o forame ao qual passa a raiz, pode migrar em direção cranial ou caudal, comprimindo a raiz ou o cone medular.
O que a hérnia lombar pode causar
Dependendo do tamanho da hérnia, da sua localização e da sua extensão, ela pode causar lesão na raiz, levando à dano neuronal leve (neuropraxia) ou mais grave (axonotmese) e promover uma síndrome radicular, que pode ou não ser reversível.
Também, a hérnia pode provocar compressão do cone medular, levando à lesão neuronal (mielopatia), associada a disfunção de múltiplas raízes lombossacrais, manifestando-se com uma síndrome medular (síndrome do cone medular) e polirradicular (síndrome de cauda equina). Essa é uma condição grave e deve ser tratada em caráter de urgência, uma vez que sua consequência pode ser irreversível.
Os sintomas
Em um contexto de síndrome radicular, temos sintomas relacionados à raiz a qual é comprimida, manifestados por dor lombar que irradia para o membro inferior (geralmente há uma localização específica para a dor, seguindo a localização à qual a raiz é responsável), parestesias (sensação de dormência, formigamento, pontadas, fisgadas), com ou sem déficit de força nos segmentos musculares. O local que mais ocorre hérnia discal é o segmento L4-5.
Um exemplo típico de sintomas relacionados à hérnia de disco que compromete a raiz L5 esquerda: dor segue pela face lateral/posterior da coxa, se projetando lateralmente na perna, seguindo para o dorso do pé até o hálux, podendo haver déficit para elevar o pé (pé caído). Observe na imagem abaixo os dermátomos (regiões da pele) que correspondem à cada raiz.
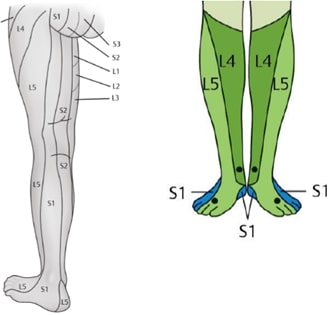
Já quando há síndrome do cone medular, os sintomas costumam se manifestar nos dois membros inferiores, sem uma localização específica (pode comprometer toda a região lombar descendente), sendo o déficit de força e a dormência, mais comuns que a própria dor. Há também déficit das funções inervadas por todas as raízes lombares e sacrais (síndrome da cauda equina), como falta de sensibilidade perineal, retenção urinária ou fecal. Essa condição deve ser encarada como urgência e seu diagnóstico e tratamento resolvidos imediatamente, uma vez que as funções podem ficar comprometidas em caráter definitivo.
As causas da hérnia lombar
A causa mais comum de hérnia lombar é a degenerativa. Com o processo degenerativo da coluna, sobretudo discal, há rotura do disco intervertebral, extravasando seu conteúdo em direção ao forame neural (onde passa a raiz) ou ao canal vertebral, onde termina a medula (cone medular) e onde passam diversas raízes. Com o avanço da idade, aliado à predisposição genética, pode haver redução do aporte de hidratação e vascularização ao núcleo pulposo do disco, predispondo à herniação. Outros fatores são tabagismo, doenças sistêmicas não controladas (diabetes, osteoporose), artrite reumatoide, etc.
Uma doença associada é a estenose do canal vertebral, uma doença secundária à degeneração lombar, que promove estreitamento do canal e compressão das raízes. Outra causa comum é a traumática. Acidentes domésticos, como queda de escada, queda de própria altura estão entre os mais frequentes. Traumas de alto impacto (acidentes de carro, motocicleta) podem estar correlacionados com algum grau de trauma lombar, podendo provocar, além de fraturas, as herniações.
O diagnóstico
O diagnóstico é clínico, com anamnese e exame físico. Porém, confirma-se a hipótese de hérnia lombar através de alguns exames. Os mais utilizados são a ressonância magnética (a qual pode demonstrar as características da hérnia, seu posicionamento, direcionamento, sua compressão à raiz ou ao cone medular) e a eletroneuromiografia (demonstra se há uma raiz acometida e qual o seu grau – leve, moderada, grave). A importância dos exames está além do diagnóstico, uma vez que devemos excluir outras doenças que podem simular uma hérnia, como tumores de coluna, da medula ou da raiz, sequelas de traumatismo, síndromes compressivas ao longo do membro inferior, lesão de plexo lombar, dentre outras.
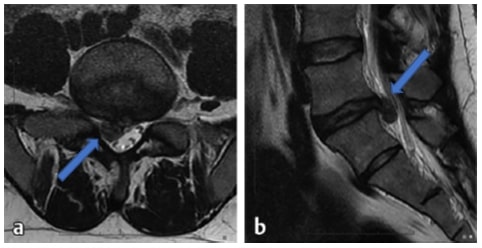
O tratamento
O tratamento costuma ser multifatorial, uma vez que a maioria das hérnias lombares melhoram após um tratamento clínico com medicamentos, fisioterapia e infiltração anestésica. O bloqueio peridural (infiltração) consiste na instalação de conteúdo anestésico e anti-inflamatório nas raízes, aliviando as dores. No entanto, na maioria das vezes é um tratamento transitório, para casos de dor aguda radicular ou crônica, à medida em que outras terapias vão agindo (medicamentos, fisioterapia, perda ponderal). Ver tópico relacionado à Bloqueio anestésico lombossacral.
Nos casos refratários, ou nos casos com grave comprometimento, sobretudo se há indícios de lesão do cone medular, indica-se o procedimento cirúrgico. A cirurgia habitualmente é realizada por acesso lombar via posterior, através de pequena incisão, dissecção muscular, pequena abertura óssea vertebral (semi-hemilaminectomia) e discectomia (ressecção do disco herniado, com microscopia). Em caso de estenose do canal vertebral, compressão do cone medular ou síndrome de cauda equina, pode ser optado por remoção ampliada óssea da vértebra posterior (laminectomia).
Referências
- Amin RM, Andrade NS, Neuman BJ. Lumbar Disc Herniation. Curr Rev Musculoskelet Med. 2017 Dec. 10 (4):507-516. DOI: 10.1007/s12178-017-9441-4.
- Derek M. Lumbar disc herniation. Orthobullets. N.p., June 11, 2016. Web. Sept 01, 2020.
- Donnally III CJ, Dulebohn SC. Lumbar Degenerative Disk Disease. 2017 Jun. Bookshelf. NCBI. Disponível em: https://www.ncbi.nlm.nih.gov/books/NBK448072/
- Fardon DF, Williams AL, Dohring EJ, Murtagh FR, Gabriel Rothman SL, Sze GK. Lumbar disc nomenclature: version 2.0: Recommendations of the combined task forces of the North American Spine Society, the American Society of Spine Radiology and the American Society of Neuroradiology. Spine J. 2014 Nov 1. 14 (11):2525-45. DOI: 10.1016/j.spinee.2014.04.022.
- Kaner T, Ozer AF. Dynamic stabilization for challenging lumbar degenerative diseases of the spine: a review of the literature. Adv Orthop. 2013:753470. DOI: 10.1155/2013/753470.
- Korse NS, Pijpers JA, van Zwet E, Elzevier HW, Vleggeert-Lankamp CLA. Cauda Equina Syndrome: presentation, outcome, and predictors with focus on micturition, defecation, and sexual dysfunction. Eur Spine J. 2017 Mar. 26 (3):894-904. DOI: 10.1007/s00586-017-4943-8.
- Nakagawa H, Kamimura M, Takahara K, et al. Optimal duration of conservative treatment for lumbar disc herniation depending on the type of herniation. J Clin Neurosci. 2007 Feb. 14(2):104-9. DOI: 10.1016/j.jocn.2006.08.001.
- Singh K. Spine Essentials Handbook. A Bulleted Review of Anatomy, Evaluation, Imaging, Tests, and Procedures. Thieme Medical Publishers, Inc, 2019.
- Soliman J, Harvey A, Howes G, Seibly J, Dossey J, Nardone E. Limited microdiscectomy for lumbar disk herniation: a retrospective long-term outcome analysis. J Spinal Disord Tech. 2014 Feb. 27 (1):E8-E13. DOI: 10.1097/BSD.0b013e31828da8f1.
- Weinstein JN, Tosteson TD, Lurie JD, et al. Surgical vs nonoperative treatment for lumbar disk herniation: the Spine Patient Outcomes Research Trial (SPORT): a randomized trial. JAMA. 2006 Nov 22. 296(20):2441-50. DOI: 10.1001/jama.296.20.2451
Aviso: As informações expressas são apenas de caráter informativo. São baseadas em estudos científicos e experiência clínica. Os resultados não são necessariamente presentes em todos os indivíduos. Autotratamento não é recomendado. Para a melhor escolha do tratamento, é fundamental a consulta com o especialista.




